Что такое?
Что такое иммунотерапия
Иммунотерапия — это один из современных подходов к лечению онкологических заболеваний, при котором используется собственная иммунная система пациента.
Если говорить проще, задача лечения — не напрямую уничтожить опухоль, а “помочь” иммунной системе увидеть её и начать реагировать.
И вот здесь начинается самое интересное.
Потому что в реальной практике проблема не в том, что иммунитет “не работает”.
Чаще он просто не распознаёт опухоль как угрозу.
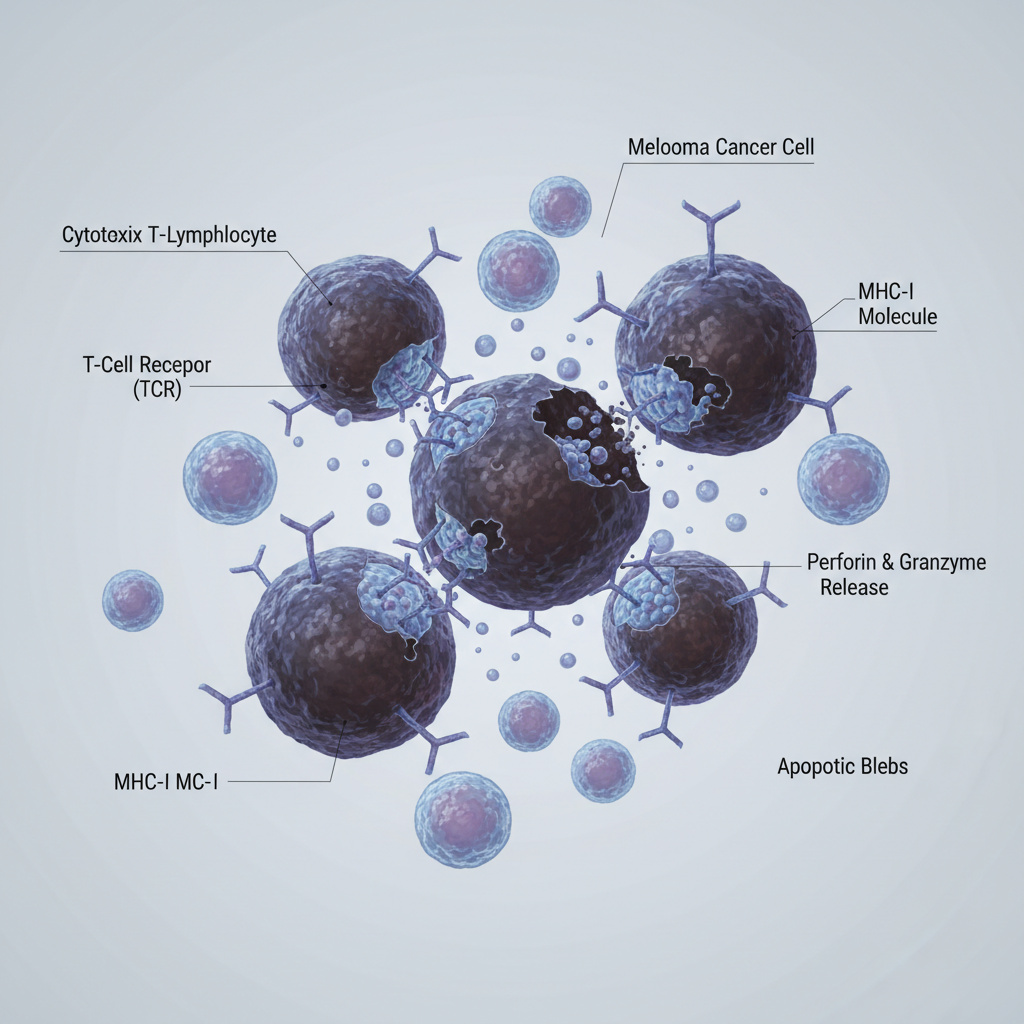
Как работает?
Как работает иммунотерапия
В норме иммунная система постоянно проверяет клетки организма.
Она умеет находить инфекции. Иногда — опухолевые клетки.
Но опухоль — это не вирус.
Она развивается из собственных клеток организма. И умеет “маскироваться”.
В результате:
- иммунитет её не видит
- или видит, но не реагирует
- или реакция слишком слабая
Иммунотерапия может работать по-разному. Одни препараты помогают иммунной системе снова распознавать опухолевые клетки, другие усиливают уже существующий иммунный ответ или направляют его на конкретные мишени. В клинической практике это важно, потому что разные опухоли “уходят” от иммунного контроля разными способами, и лечение подбирается не по названию метода, а по биологии конкретной опухоли.
Когда используется?
Когда используется иммунотерапия
Иммунотерапия редко используется как единственный метод лечения.
На практике её чаще рассматривают:
- как часть комбинированного лечения
- при распространённых стадиях заболевания
- при рецидивах
- когда стандартные схемы уже не дают ожидаемого результата
В некоторых случаях иммунотерапию действительно рассматривают уже как первый вариант лечения. Но это не универсальный подход. Всё зависит от типа опухоли, её молекулярных особенностей и того, как заболевание ведёт себя в конкретной ситуации. На практике это всегда индивидуальное решение — одного сценария для всех пациентов здесь просто не существует.
Виды
Виды иммунотерапии
Иммунотерапия — это не один метод. Это целая группа подходов.
- Ингибиторы контрольных точек
Самый распространённый вариант.
Препараты блокируют механизмы, с помощью которых опухоль “выключает” иммунную систему.
Примеры:
- PD-1
- PD-L1
- CTLA-4
Именно с появлением этих препаратов иммунотерапия стала активно использоваться в клинической практике. В ряде заболеваний это действительно изменило подход к лечению и расширило возможности, особенно в ситуациях, где раньше вариантов было значительно меньше.
- Моноклональные антитела
Это препараты, которые находят конкретные мишени на поверхности опухоли.
Иногда они:
- блокируют рост опухоли
- “помечают” клетки для иммунной системы
- усиливают действие других видов лечения
- Клеточная терапия (CAR-T и другие)
Один из самых сложных и технологичных методов.
Суть:
- берут иммунные клетки пациента, обычно хирургическим методом
- модифицируют их в лаборатории
- возвращают обратно
После возвращения в организм эти клетки способны распознавать опухолевые клетки и реагировать на них. Такой подход применяется не при всех видах рака. Чаще всего он используется в онкогематологии, где уже накоплен клинический опыт и получены устойчивые результаты.
- Противоопухолевые вакцины
Противоопухолевые вакцины — это отдельное направление иммунотерапии. Часть таких методов пока остаётся в стадии исследований, но есть и примеры, которые уже применяются, например Sipuleucel-T при раке простаты. Суть подхода заключается не в прямом воздействии на опухоль, а в попытке активировать иммунную систему пациента таким образом, чтобы она начала распознавать опухолевые клетки как мишень.
- Модуляторы иммунного ответа
Это препараты, которые влияют на работу иммунной системы в целом, а не на конкретную опухоль. Например, интерфероны или интерлейкины. Раньше они использовались значительно чаще, но со временем их роль сократилась — в первую очередь из-за побочных эффектов и появления более точечных методов. Тем не менее, в отдельных ситуациях такие препараты всё ещё могут рассматриваться
В каких заболеваниях применяется
В каких заболеваниях применяется иммунотерапия
Иммунотерапия сегодня рассматривается как часть лечения при различных онкологических заболеваниях. Однако подход к её применению отличается в зависимости от типа опухоли, молекулярных характеристик и стадии заболевания.
В клинической практике иммунотерапия чаще всего используется в следующих ситуациях:
Рак лёгкого (немелкоклеточный)
Один из основных примеров, где иммунотерапия стала стандартом лечения.
Чаще всего применяются ингибиторы контрольных точек:
- Pembrolizumab (Keytruda)
- Nivolumab (Opdivo)
- Atezolizumab (Tecentriq)
В ряде случаев используются как в первой линии, так и в комбинации с химиотерапией.
Меланома
Одна из первых областей, где иммунотерапия показала выраженный клинический эффект.
Используются:
- Nivolumab (Opdivo)
- Pembrolizumab (Keytruda)
- Ipilimumab (Yervoy)
Комбинация nivolumab + ipilimumab применяется при распространённых стадиях.
Рак почки
Иммунотерапия часто комбинируется с таргетной терапией.
Примеры:
- Nivolumab + Ipilimumab
- Pembrolizumab + Axitinib
Такой подход применяется при метастатическом процессе.
Рак мочевого пузыря
Иммунотерапия применяется как при прогрессировании заболевания, так и в отдельных случаях после химиотерапии.
Препараты:
- Pembrolizumab
- Atezolizumab
- Nivolumab
Рак молочной железы (тройной негативный подтип)
Иммунотерапия используется при наличии определённых биомаркеров (например PD-L1).
Примеры:
- Pembrolizumab (в комбинации с химиотерапией)
Рак желудка и пищевода
Иммунотерапия может применяться при распространённых формах заболевания.
Препараты:
- Nivolumab
- Pembrolizumab
Назначение зависит от экспрессии PD-L1 и других факторов.
Рак печени (гепатоцеллюлярная карцинома)
В последние годы активно используются комбинированные схемы:
- Atezolizumab + Bevacizumab
- Durvalumab
Рак шейки матки
Иммунотерапия применяется при распространённых или рецидивирующих формах.
Препараты:
- Pembrolizumab
Лимфомы (B-клеточные)
Здесь иммунотерапия включает как антитела, так и клеточные технологии.
Примеры:
- Rituximab (моноклональное антитело)
- CAR-T терапия:
- Tisagenlecleucel (Kymriah)
- Brexucabtagene autoleucel (Tecartus)
Острый лимфобластный лейкоз (B-ALL)
Иммунотерапия применяется при рецидивах и рефрактерных формах.
Примеры:
- CAR-T терапия (Kymriah)
- Blinatumomab
Множественная миелома
В последние годы активно развивается CAR-T направление:
- Idecabtagene vicleucel
- Ciltacabtagene autoleucel
Рак простаты
Иммунотерапия применяется ограниченно, но есть зарегистрированные препараты:
- Sipuleucel-T (Provenge)
Рак головы и шеи
Иммунотерапия используется при распространённых формах:
- Pembrolizumab
- Nivolumab
👉 Подробнее о препаратах и механизмах действия можно узнать в отдельном разделе – Иммунотерапия: основные группы препаратов
Что важно понимать
Несмотря на широкий спектр применения, иммунотерапия подходит не всем пациентам.
Решение о её назначении зависит от:
- типа опухоли
- молекулярных маркеров
- стадии заболевания
- предыдущего лечения
Именно поэтому в клинической практике лечение всегда подбирается индивидуально.
Побочные эффекты
Побочные эффекты
Профиль побочных эффектов при иммунотерапии отличается от химиотерапии и связан, прежде всего, с особенностями её механизма действия.
В отличие от цитотоксических препаратов, иммунотерапия не оказывает прямого токсического воздействия на быстро делящиеся клетки. Вместо этого она активирует иммунную систему, что в ряде случаев может приводить к избыточному иммунному ответу.
На практике это может проявляться следующими состояниями:
- повышенная утомляемость
- субфебрильная температура
- кожные реакции (сыпь, зуд)
- воспалительные изменения в различных органах
В некоторых случаях развиваются так называемые иммун-опосредованные побочные эффекты, связанные с активацией иммунной системы против собственных тканей организма. Такие реакции могут затрагивать:
- лёгкие (пневмонит)
- кишечник (колит)
- печень (гепатит)
- эндокринную систему (нарушения функции щитовидной железы, надпочечников)
Большинство побочных эффектов поддаётся контролю при своевременном выявлении. Поэтому в период лечения и после него важно наблюдение врача и регулярная оценка состояния пациента.
Решение о лечении
Как принимается решение о лечении
Решение о включении иммунотерапии в план лечения принимается индивидуально и основывается на комплексной оценке заболевания. Учитываются тип опухоли, стадия процесса, молекулярные характеристики (в том числе экспрессия PD-L1 и другие биомаркеры), общее состояние пациента и ранее проведённое лечение.
В ряде клинических ситуаций возможно несколько терапевтических подходов, включая комбинированные схемы. Выбор между ними зависит от ожидаемой эффективности, профиля безопасности и клинического контекста, поэтому окончательное решение требует взвешенной оценки всех факторов.
Иммунотерапия и клинические исследования
В ряде клинических ситуаций участие в клиническом исследовании может рассматриваться как один из возможных вариантов терапии, особенно при ограниченных стандартных опциях лечения. Однако такой подход подходит не всем пациентам: существуют чёткие критерии включения, связанные с типом опухоли, стадией заболевания, предыдущим лечением и общим состоянием. Поэтому возможность участия в исследовании оценивается индивидуально после анализа клинической ситуации.
Консультация онколога
Консультация онколога в Израиле
При рассмотрении иммунотерапии или при наличии вопросов по лечению рекомендуется начать с очной или дистанционной консультации онколога. На этом этапе проводится анализ медицинской документации, включая результаты обследований и ранее проведённого лечения.
В рамках консультации оценивается текущая клиническая ситуация, возможные варианты терапии и целесообразность применения иммунотерапии в конкретном случае. При необходимости обсуждаются альтернативные подходы и дополнительные методы диагностики, которые могут повлиять на выбор дальнейшей тактики.
📞 Позвоните: +972-73-374-6844
📧 Напишите нам: [email protected]
💬 WhatsApp: +972-52-337-3108
Команда врачей




















Часто задаваемые вопросы
Часто задаваемые вопросы – ответы доктора Ирины Стефански
1. Если я уже прошла химиотерапию, и она не помогла, есть ли смысл рассматривать иммунотерапию?
Этот вопрос я слышу довольно часто.
В некоторых случаях — да. Бывают ситуации, когда именно после неэффективности предыдущего лечения иммунотерапия может быть подходящим вариантом. Но это во многом зависит от типа опухоли и ее характеристик. Не каждый случай подходит, поэтому важно точно это проверить.
2. Сколько времени нужно, чтобы понять, эффективно ли лечение?
Единого ответа, подходящего для всех, нет.
Иногда изменения видны через несколько недель, а иногда требуется больше времени. Бывают также случаи, когда сначала кажется, что нет ответа, а улучшение наступает только позже. Именно поэтому мы смотрим не на один тест, а на динамику во времени.
3. Может ли иммунотерапия заменить химиотерапию?
В некоторых случаях — да, но не всегда.
Существуют ситуации, когда иммунотерапия может использоваться в качестве основного лечения, а также ситуации, когда она сочетается с другими методами лечения. Решение зависит от самой опухоли, а не только от предпочтения одного метода лечения другому.
4. Что произойдет, если иммунотерапия не сработает?
Это очень важный момент.
Если нет ответа на лечение, можно перейти к другим подходам — например, к комбинированной терапии, таргетной терапии или иногда даже к клиническим испытаниям. Важно понимать, что отсутствие ответа на один метод лечения не означает отсутствия других вариантов.
5. Есть ли польза от дополнительной консультации перед началом лечения?
На мой взгляд, да, особенно в сложных ситуациях.
Иногда повторный анализ данных может изменить направление мысли или открыть варианты, которые ранее не рассматривались. Это особенно актуально, когда речь идет о таких сложных методах лечения, как иммунотерапия.